 联系我们
联系我们
 020-32397456
020-32397456

中国工程院院士陈志南以《癌症免疫治疗2.0时代》为题,分享了肿瘤免疫治疗这一领域的最新进展,从生物技术药物发展、肿瘤治疗发展等角度着眼,为我们带来政策和国际视野方面的思考与启迪。

陈志南院士
生物技术药物领域取得重要进展
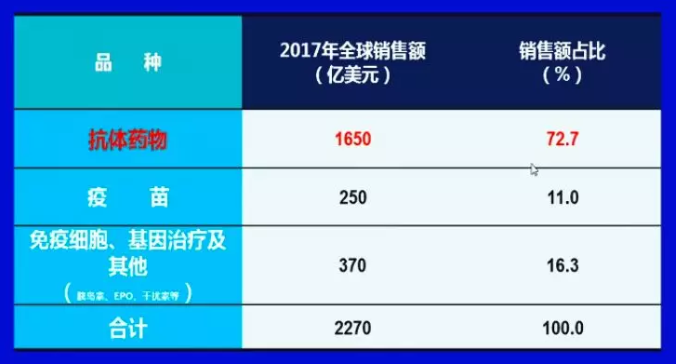
演讲中,陈志南院士首先对当前生物技术药物的发展现状,进行了简单分析。他指出,纵观生物技术药物市场,从前,抗体药物,疫苗,免疫细胞、基因治疗及其它靶向药物三分天下。而如今,抗体药物发展势不可挡,截止到2018年12月,FDA和EMA共批准了84个抗体新药和11个Fc抗体融合蛋白。2017年和2018年批准抗体新药都达到10个。2017年全年抗体药物销售额已经达到1650亿美元,在所有生物制品中份额超过70%,年复合增长率达到14.4%,取得了重要进展。
对于我国抗体药物产业发展趋势,陈志南院士提出了几点思考,他表示,一是加强研发自主产权新靶点/结构/表位抗体,包括筛选确定新靶点抗原以及研发新免疫抑制性/激活性受体抗体药物等;二是加强新型抗体研发升级,包括对现有的一些药品进行改造;三是扩大已有抗体药物适应症和应用范围;四是加快增强仿制药研制。
癌症免疫治疗已经进入到了2.0时代
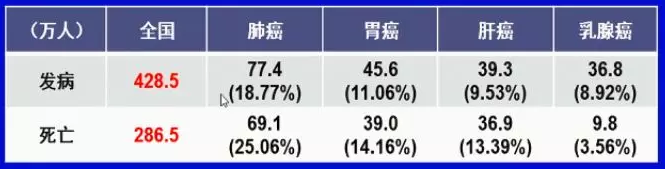
目前全球癌症的发病率和死亡率都在不断的上升,我们面临着人口老龄化和人口增长等重要问题。在我国,肺癌,胃癌,肝癌,乳腺癌、食道癌的发病率和死亡率都比较高,癌症情势不容乐观。
针对这些肿瘤的治疗,一种新的治疗方法-免疫治疗逐渐兴起。陈院士指出,这是继手术、放疗、化疗之后,第四大肿瘤治疗技术。免疫治疗是肿瘤治疗的未来趋势。目前在免疫学领域的研究有许多的诺贝尔奖获得者,在这一领域的研究也比较多。随着生物技术的发展,现代肿瘤免疫治疗有许多的药物,比如抗肿瘤单抗药物、抗免疫检查点抗体药物、过继性T细胞治疗、树突状细胞疫苗、肿瘤治疗性疫苗等。癌症免疫治疗已经进入到了2.0时代。
陈院士引用现任FDA局长的话:“我们正在进入一个新的医疗创新前沿,能够重编病人自己的细胞来攻击致命的癌症,基因和细胞疗法等新技术能够在转化医学和治疗许多难治性疾病方面创造拐点。”总结来说,免疫治疗是未来重要的趋势。
针对肿瘤治疗性疫苗,陈志南院士还结合最新的实验数据及研究成果为与会嘉宾进行了介绍,他表示,2017年7月,Nature在同一期杂志上报道了两项基于肿瘤突变的个性化治疗疫苗,在黑色素瘤患者治疗中取得成功。由此可见,肿瘤疫苗在全球范围内,已经取得了许多重要进展。
|
陈志南 院士
陈志南院士在第三届中国脑胶质瘤学术大会上做了题为《癌症免疫治疗2.0时代》的学术报告。本文根据报告编辑整理。
生物技术药物发展现状
生物技术药物产业和市场

生物技术药物市场份额
2017年全球药物销售额TOP10

FDA和EMEA批准的抗体药物
截止到2018年12月,FDA和EMEA共批准了84个抗体新药和11个Fc抗体融合蛋白。2017年和2018年批准都达到10个抗体新药。
2017年全年抗体药物销售额已达到1650亿美元,在所有生物制品中份额超过70%,年复合增长率达到14.4%。
目前全球临床阶段的抗体药物超过800个,其中90%处于临床I/II期,10%处于临床III期。
NMPA批准的抗体药物
到目前为止,中国国家药品管理局批准了25个抗体药物。
我国抗体药物产业发展趋势和思考
1、研发自主产权新靶点/结构/表位抗体
筛选确定Neoantigen等新靶点抗原,用于抗Neoantigen新功能、新机制抗体药物研发;
研发新免疫抑制性/激活性受体抗体药物(CD147、OX40、TIM3等)
2、加强新型抗体研发升级
改造针对现有靶点的抗体药物;
探索新结构、新功能的抗体药物;
优化抗体药物的功能活性。
3、扩大已有抗体药物适应症和应用范围
以PD-1/PD-L1为靶点的5个单抗药物在42个月内申报了26个适应症,使得药物销售额从最初的的每年7500万美元增长到2017年的超百亿美元;
保持药物的生命周期;
开发诊断试剂盒、成像检测试剂盒等。
4、加快增强仿制药研制
全球前六大抗体药物专利在2020年前均会到期;
2015年2月我国发布《生物类似药研发与评价技术指导原则(试行)》。
癌症发病率和死亡率
全球癌症发病率和死亡率


中国癌症发病率和死亡率(2018)
肿瘤治疗发展历程
肿瘤治疗发展经历了三次革命,第一次革命:化疗药物(1942);第二次革命:靶向药物(2003);第三次革命:免疫治疗(2010 V1.0)(2017V2.0)。继手术、放疗、化疗之后,免疫治疗将成第四大肿瘤治疗技术。“免疫治疗+”是未来发展趋势。
1865年,Lissaure使用亚砷溶液治疗白血病,开始肿瘤药物治疗时代;
1891年,William Coley用化脓性链球菌和黏质沙雷菌滤液治疗癌症患者;
1942年,美国Yale大学用芥子气衍生物氮芥治疗淋巴瘤,开创肿瘤化疗的先河;
1957年,Burnet提出“肿瘤免疫监视学说”:肿瘤细胞表达抗原,可激活免疫系统清除肿瘤。
1975年,George Kohler和Cesar Milstein制备单克隆抗体的杂交瘤技术;
1984年,Steven Rosenberg LAK联合IL-2治疗晚期恶性肿瘤的疗效,开创细胞免疫治疗先河;
1980s,Oldham提出生物反应调节理论,并将生物治疗列为肿瘤治疗的第四种模式;
2002年,Schreiber和Dunn提出“肿瘤免疫编辑学说”,丰富了肿瘤免疫治疗;
2003年,FDA批准酪氨酸激酶(EGFR-TK)拮抗剂Iressa治疗晚期非小细胞肺癌;
2010年,FDA批准DC疫苗Provenge治疗转移性前列腺癌,开创了免疫治疗V1.0时代;
2014年,PD-1抗体Keytruda和Opdivo获批用于治疗黑色素瘤;
2017年,FDA批准两款CART疗法CTL019和KTE-C19上市,将免疫治疗推进到V2.0时代。

现代肿瘤免疫治疗
抗肿瘤单抗药物

抗免疫检查点抗体药物
T细胞免疫激活和抑制受体

免疫检验点抗体

1、CTLA-4单抗
Ipilimumab(伊匹单抗,BMS)2011年被批准用于治疗晚期黑色素瘤。
2、PD-1单抗
Pembrolizumab(帕伯利珠单抗,MSD),2014年被批准用于晚期黑色素瘤的一线治疗,2016年被批准用于一线治疗PD-L1高表达的(≥50%)晚期非小细胞肺癌(NSCLC),2017年被批准用于治疗携带一种特定基因特征的任何实体瘤。
Nivolumab(纳武单抗,BMS),2014年被批准用于晚期黑色素瘤患者,2015年被批准用于治疗晚期肾细胞癌,2016年11月被批准治疗头颈部鳞状细胞癌(SCCHN)
Cemiplimab(Regeneron),2018年被批准用于皮肤鳞状细胞癌。
特瑞普利单抗(商品名:拓益,苏州众合/君实生物),我国首个PD-1单抗药物,2018年12月17日获NMPA批准上市,用于治疗黑色素瘤。
信迪利单抗(商品名:达伯舒,信达生物),2018年12月27日NMPA批准上市,用于治疗霍奇金淋巴瘤。
3、PDL-1单抗
Atezolizumab(阿特珠单抗,Roche),2016被批准用于尿路上皮癌(膀胱癌),2016年被批准用于治疗靶向药、化疗失败的非小细胞肺癌。
Avelumab(Pfizer/Merck),2017年被批准用于治疗12岁以上青少年及成人转移性默克尔细胞癌。
Durvalumab(AstraZeneca),2017年被批准用于治疗在含铂化疗期间或之后或在含铂新辅助或辅助化疗12个月之内病情恶化的局部晚期或转移性尿路上皮癌。

PD-1单抗:免疫肿瘤药物反应了该类药物的快速增长和扩展的临床适应征
2017年PD-1抗体Keytruda(默沙东)用于治疗携带PD-1的任何一种实体瘤。这是美国FDA批准的首款不依据肿瘤来源,而是依据生物标志物进行区分的抗肿瘤疗法,也是抗癌史上重要的一个里程碑。
过继性T细胞治疗
肿瘤浸润淋巴细胞(Expanded TILs)
基因工程T细胞(CAR-T,TCR-T)


嵌合抗原受体修饰型T细胞(CAR-T)
分离患者外周血T细胞,通过慢病毒等载体系统或直接转导mRNA至T细胞,使之表达嵌合抗原受体(CAR),扩增后回输,杀伤靶细胞。

第二代、第三代CAR引入了共刺激分子信号序列(CM),以提高T细胞的细胞毒活性、增殖性与存活时间,促进细胞因子释放。
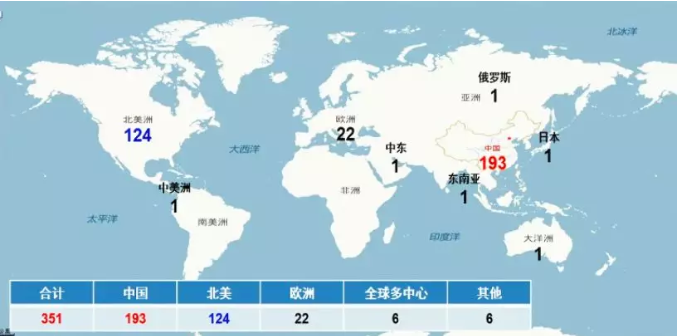
全球CAR-T临床研究情况(-2019.02)
两项CD19 CAR-T获FDA批准上市
2017年8月30日,FDA宣布批准诺华CD19 CAR-T疗法Kymriah(Tisagenlecleucel)正式上市,用于治疗复发性或难治性儿童、青少年B-细胞急性淋巴细胞白血病;
FDA同时批准ACTEMRA(Tocilizumab,托珠单抗,IL-6R)用于治疗因CAR-T疗法引起的严重或危及生命的细胞因子释放综合症(CRS);
2017年10月18日,FDA批准Kite Pharma的CD19 CAR-T疗法产品YESCARTA(Axcabtagene Ciioleucel)上市,用于治疗成人大B细胞淋巴瘤。

CAR-T毒副作用
CRS:Cytokine-release syndrome 细胞因子释放综合征;
CRES:CAR-T-cell-related encephalopathy syndrome CAR-T细胞相关脑病综合征;
HLH:Haemophagocytic lymphohistiocytosis 嗜血细胞性淋巴组织细胞增多症(MAS:Macrophage-activation syndrome);
Off-target on tumor 脱靶效应。
2018年MarcoR、JuneC等发表在《Nature Medcine》上的一项研究
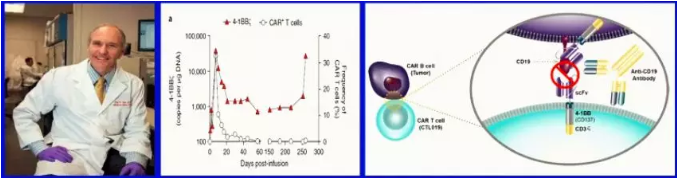
患者治疗前癌细胞(B淋巴细胞)为CD19阳性,回输CTL019初期效果良好;
治疗过程中在血液中检测到大量CAR基因,但检测不到CAR-T细胞扩增;
回输后261天疾病复发,流式细胞术检测癌细胞90%为CD19阴性的B细胞,但基因组分析显示癌变B细胞仍表达CD19;
研究人员发现,造成复发的癌细胞是携带CAR的“CAR-癌细胞”(即CAR-B细胞),“CAR-癌细胞”表达的CAR与自身表面的CD19结合,使CAR-T细胞无法识别,造成耐药。
CAR-T治疗新策略:通用型CAR-T


树突状细胞疫苗
Sipuleucel-T作用机制

新抗原:免疫治疗的关键靶点

随着肿瘤细胞分裂,它们会产生突变,导致肿瘤细胞独特的修饰或新型肽序列出现,这些新的肿瘤特异性蛋白质被称为新抗原,可能为抗肿瘤的关键。
Neoantigens应用流程

肿瘤治疗性疫苗
1、传统肿瘤疫苗:EGFR vIII
2、2017年7月,Nature在同一期杂志上报道了两项基于肿瘤突变(Neoantigen,新生抗原)的个性化治疗疫苗,在黑色素瘤患者治疗中取得成功。
Ugur Sahin团队结果显示,接种疫苗(an RNA-based poly-neo-epitope)的13名患者中,8人肿瘤完全消失且23个月内无复发,其余5人在肿瘤扩散后接种疫苗,2人出现肿瘤缩小,其中1人接受PD-1辅助治疗后肿瘤完全消退;
Catherine Wu团队结果显示,接种疫苗(a class of HLA-bound peptides)的6名黑色素瘤患者中,4人肿瘤完全消失,且32个月内无复发,另2人在接受辅助治疗后肿瘤也完全消失。
3、现有19项肿瘤治疗性疫苗正在开展临床研究。